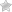Содержание
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Одним из таких осложнений является диабетическая нейропатия. Это значительное поражение отделов периферической системы нервов, приводящее к потере чувствительности, нарушениям работы мочеполовой и вегетативной дисфункции.
Что происходит с нервной системой при сахарном диабете?
Нервная система организма состоит из нескольких отделов:
- центральная – включает в себя такие отделы, как спинной и головной мозг;
- периферическая – это сеть нервных отростков, расходящаяся по телу от центральной системы.

Изменения в крови показателей сахара поражают нервные волокна. Недостаточная концентрация глюкозы приводит к недостатку питания нервных отростков, а высокий уровень сопровождается образованием свободных радикалов, что вызывает окисление клеток.
Избыток сахара способствует скоплению углеводов в тканях, вследствие чего нарушается поступление в клетки воды и минералов, что, в свою очередь, вызывает отечность нервов.
Если сахарный диабет сопровождается гипертонией, то происходит сужение питающих мозг сосудов и клетки отмирают под воздействием кислородного голодания.
Существует теория патогенеза, согласно которой имеется генетический фактор, влияющий на возникновение нейропатии. Передающийся по наследству ген повышает восприимчивость нервных клеток к избытку глюкозы, нейроны отмирают.
Повлиять на развитие нейропатии могут такие факторы:
- гипертония;
- никотиновая зависимость;
- лишний вес;
- гиперлипидемия
- продолжительность заболевания диабетом;
- отсутствие коррекции при повышении уровня сахара в крови;
- возрастной фактор.
Симптомы диабетической нейропатии
Начало поражения нервной системы характеризуется отсутствием выраженной симптоматики. Отмирающие клетки заменяются здоровыми, больной не ощущает изменений. Первые признаки заметны спустя несколько месяцев от начала развития болезни и затрагивают, в первую очередь, верхние и нижние конечности. Симптомы проявляются в зависимости от локализации значительных повреждений в нервной системе и степени прогрессирования болезни.
Различают несколько степеней поражения:
- Субклиническая нейропатия.
- Клиническая нейропатия разделяется на три стадии:
- хроническая болевая;
- острая болевая;
- безболевая стадия, сопровождающаяся потерей чувствительности или ее понижением.
- Поздние осложнения
Сенсорная
Разрушения нервов, контролирующих чувствительность кожи конечностей и лица, проявляются такими признаками:
- Усиление тактильных ощущений в ответ на раздражители.
Возникает чувство жжения и покалывания на кожных покровах. Наблюдаются периоды остро болезненности и ощущаются «мурашки».
- Реакцией на прикосновение к коже появляются резкие болевые ощущения.
- Один раздражающий фактор вызывает множественную ответную реакцию обонятельных, слуховых и вкусовых рецепторов.
- Снижается или теряется чувствительность. Появляется стойкое ощущение, что на руки и ноги надеты перчатки или носки.
Моторная
При моторной нейропатии поражаются ответственные за мышечные сокращения двигательные нервы:
- ощущение «ватных» ног и слабеющие мышцы
затрудняют передвижение;
- нарушается координация в результате поражения вестибулярного аппарата;
- суставы конечностей теряют подвижность, наблюдается их отек и искривление, затрудняется функция сгибания и разгибания пальцев.
Нарушенное кровоснабжение приводит к усыханию и последующей атрофии скелетных мышц.
Автономная
Автономная нейропатия затрагивает вегетативную систему, что вызывает ухудшение деятельности внутренних органов:
- затрудняется глотание;
- возникает отрыжка, рвота, изжога;
- нарушается пищеварение и функция кишечника, что сопровождается частыми поносами или запорами;
- частота позывов к мочевыделению резко сокращается, происходит неполное освобождение мочевого пузыря, что приводит к заражению бактериями и воспалительным процессам в нем;
- отмечается эректильная дисфункция;
- учащается сердцебиение, наблюдаются симптомы аритмии;
- попытка принять вертикальное положение сопровождается резким падением давления и слабостью;
- повышенная потливость в дальнейшем сменяется на недостаточную выработку пота, что приводит к сухости кожи;
- отмечается покраснение кожных покровов лица и появление пигментных пятен;
- нарушается зрительная функция.
Методы диагностики
В процессе диагностирования для консультации привлекают узких специалистов — кардиолога, невролога, подолога, гинеколога, андролога, гастроэнтеролога, ортопеда:
- проводятся исследование на содержание в крови инсулина, глюкозы и гемоглобина;
- оцениваются жалобы пациента, его анамнез;
- проверяется артериальное давление и состояние кожных покровов конечностей (наличие мозолей, ран, грибковых инфекций).
Определяется состояние сердечно-сосудистой, мочевыводящей, нервной и пищеварительной системы, с помощью таких исследований:
- анализ мочи;
- исследование на содержание в крови холестерина и липопротеидов;
- УЗИ почек и мочевого пузыря;
- урография;
- цистография;
- рентген желудка;
- УЗИ полости живота;
- ЭГДС;
- кардиоваскулярные тесты;
- электрокардиограмма;
- ЭхоКГ;
- электромиография;
- электронейрография.
Оцениваются рефлексы и проводятся тесты на чувствительность:
- Вибрационную – проверяют, используя камертон. К ноге приставляют стальной вилкоподобный камертон и ударяют по концам прибора. Если пациент не ощущает вибрацию, это подтверждает пониженную чувствительность.
- Тактильную — определяют похожим на карандаш с леской монофиламентом. Надавливают с силой на кожу. После проводят по коже в разных местах конечностей комочком ваты. Пациент с закрытыми глазами определяет, в каком месте доктор прикоснулся ватой.
- Чувствительность к изменениям температуры проверяется прикосновением к кожным покровам попеременно металла или пластика.
- Реакцию на боль тестируют зубочисткой или тупой иглой. Если чувствуется не боль, а лишь прикосновение, то работа нервных рецепторов нарушена.
- Оценка коленного рефлекса проводится ударом молоточка под коленной чашечкой. Нога должна дернуться. Если этого не произошло, то нервы повреждены.
- При проверке Ахиллова рефлекса постукивают по сухожилию, стоящего на коленях пациента. Здоровая стопа сгибается от удара.
Совместно проводится процедура электронейрографии и электромиографии. Этими исследованиями определяется реакция нервов на поступающий электрический импульс. В мышцы вставляют электроды и пускают небольшой разряд электротока, а прикрепленные на коже датчики считывают скорость прохождения импульса и реакцию мышечных волокон.
Диабетическая нейропатия подтверждается если:
- прохождение импульса требует большего количества времени;
- на сигнал реагируют не все мышцы, которые контролирует стимулированный нерв.
В сложных случаях для диагностики применяется биопсия клеток кожи и икроножного нерва.
Лечение заболевания
Основными целями лечения нейропатии являются:
- понижение и стабилизация концентрации в крови сахара;
- снятие болевых проявлений;
- стимулирование регенерирующей способности нервных клеток.
Для поддержания содержания глюкозы в пределах допустимых норм назначаются понижающие сахар препараты:
- способствующие естественной выработке гормона-инсулина в поджелудочной железе (Репаглинид, Глимепирид, Ликвидон);
- повышающие восприимчивость клеток к инсулину (Фенформин, Циглитазон, Троглитазон);
- препятствующие всасыванию углеводов в стенки кишечника (Миглитол, Акарбоза);
- при отсутствии результата предписываются инъекции инсулина 1-3 раза в сутки.
Иногда возможно повышенное проявление симптоматики нейропатии на фоне стабилизации в крови показателей сахара. Это является хорошим признаком. Значит, происходит регенерация поврежденных нервов. Обычно через пару месяцев состояние нормализуется.
В комплекс терапевтических мер входит контроль уровня АД, корректирование рациона, мероприятия, направленные на снижение лишнего веса, составление графика физической активности.
Дополнительно применяется физиотерапия:
- магнитотерапия;
- лечение лазером;
- лечебная физкультура;
- стимуляция нервных волокон электротоком;
- светотерапия.
Лекарственные методы
Восстановительную терапию пораженных нервных клеток и уменьшение болевых ощущений проводят с помощью медикаментозного лечения:
- нейротропные препараты – витаминные комплексы, содержащие витамины группы B, повышают проводимость нервных волокон и снижают воспаления;
- антиоксиданты – альфа-липоевая кислота, витамин E нормализуют обменные процессы и понижают в крови сахар;
- обезболивающие и местные анестезирующие средства;
- противосудорожные и противовоспалительные препараты;
- антибактериальные препараты для лечения гнойных ран и язв на конечностях;
- Микселитин для поддержания деятельности сердца и устранения аритмии;
- средства, содержащие калий, магний и кальций.
Народные средства
В качестве вспомогательных мер для лечения нейропатии, нередко прибегают к рецептам народного целительства.
Эти средства могут оказать посильную помощь в комплексной терапии и применять их можно только с разрешения врача:
- Камфарное масло. Начиная от кончиков пальцев и двигаясь в направлении колена, растирать больную ногу небольшим количеством масла. После впитывания помассировать конечность, смочив руки спиртом или водкой и утеплить. Месяц повторять процедуру перед сном. Камфарное масло заживляет повреждения кожи и снимает боль. А также раздражает нервные окончания, способствуя их восстановлению.
- Лимон. Помять в руках свежие лимонные корки пока из них не выделится эфирное масло. Намазать с наружной стороны оливковым или подсолнечным маслом и приложить этой стороной к коже стоп. Закрепить и надеть сверху носок. Курс компрессов проводить в течение 3 недель. Лимонное масло благотворно влияет на нервную систему и улучшает ее работу.
- Лечебная глина содержит полезные вещества, улучшающие функцию нервных окончаний. Зеленую глину развести до консистенции кашицы и распределить по ткани. Наложить на больную конечность, закрепить и оставить до высыхания. Повторять недели две ежедневно, используя каждый раз свежую порцию. После — 10-дневный перерыв и повторить.
- Ромашка и крапива. По 1 ч. л. цветков ромашки и листьев крапивы варить 15 минут на водяной бане в 1 стакане воды. Настаивать 30 минут и пить утром, днем и вечером около 3 месяцев. Такое средство хорошо понижает содержание сахара в крови, способствует нормализации питания нервных волокон.
- Календула устраняет отеки и воспаления и оказывает обезболивающее действие. Пару ложек цветков отстаивать 2 часа в 2 стаканах закипевшей воды. После процеживания принимать по половине стакана натощак в течение двух месяцев.
- Элеутерококк. Столовую ложку корня элеутерококка томить 15 минут в стакане кипятка на медленном огне. После остывания развести в отваре 2 ст. л. лимонного сока и ложечку меда. Отвар нужно выпить за день маленькими глотками. Повторять лечение 30 дней. Средство оказывает тонизирующее действие на нервную систему и повышает защитные силы организма.
Профилактика патологии
Основной профилактической мерой для устранения риска развития нейропатии является постоянное поддержание концентрации сахара в крови в пределах допустимых норм.
Следует придерживаться ряда рекомендаций:
- Замерять уровень глюкозы несколько раз за день, до приема пищи и после еды, своевременно корректировать рост или снижение сахара.
- Следить за артериальным давлением. Гипертония приводит к повреждениям нервных клеток.
- Соблюдать график посещения лечащего врача. Сразу же сообщать доктору о любых изменениях в самочувствие (усиление жажды, частое мочеиспускание, слабость).
- Придерживаться принципов диетического питания. Исключить богатые быстрыми углеводами и сахаром блюда, употреблять больше овощей, зелени и фруктов. Не допускать голодания и переедания. Употреблять не менее 2 литров воды ежедневно.
- Принимать витаминные комплексы, в составе которых есть витамины группы B.
- Поддерживать разумную физическую активность. Больше гулять, плавать, ежедневно заниматься физкультурой и доступными видами спорта.
- Контролировать свой вес. Ожирение вызывает скачки уровня глюкозы, что повреждает нервные волокна.
- Отказаться от вредных привычек. Употребление алкогольных напитков отравляет организм, а никотин приводит к сужению сосудов, вследствие чего нарушается кровообращение и нервы получают недостаточно питания.
- Требуется следить за состоянием кожи ног, увлажнять и смягчать ее с помощью кремов. Стараться не повреждать кожные покровы и тщательно залечивать ранки и потертости.
- Подбирать подходящую по размеру обувь.
- Не пытаться лечить диабетическую нейропатию самостоятельно. Использование медикаментозных препаратов, а также применение рецептов народной медицины должно проводиться только после согласования с доктором.
Видео от доктора Малышевой о нейропатии на фоне сахарного диабета:
Рекомендуется регулярно выполнять упражнения, способствующие восстановлению кровотока в ступнях ног и предупреждающие атеросклеротические изменения в сосудах. В комплекс входят вращения ступнями, сгибание и разгибание пальцев и стоп, перекатывание ступней мячика или пустой бутылки.
Выполнение всех правил, в сочетании с грамотной терапией, способствует полному восстановлению работы нервных клеток в течение нескольких месяцев.



 Возникает чувство жжения и покалывания на кожных покровах. Наблюдаются периоды остро болезненности и ощущаются «мурашки».
Возникает чувство жжения и покалывания на кожных покровах. Наблюдаются периоды остро болезненности и ощущаются «мурашки». затрудняют передвижение;
затрудняют передвижение;