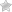Содержание
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Может сложиться впечатление, что ничего страшного такое явление не сулит, но на самом деле, при отсутствии лечения, последствия могут быть весьма непредсказуемы. Именно гиперхолестеринемия зачастую является виновником проблем работы сердца и, как следствие, происходит дестабилизация работы сосудистой системы, также могут провоцироваться и другие болезни и осложнения.
Одним из самых распространенных осложнений при гиперхолестеринемии является атеросклероз, поэтому знания об этом патологическом синдроме необходимы. Это поможет не только определить и предотвратить его развитие, но и подобрать оптимальное лечение в конкретном случае.
Что такое гиперхолестеринемия?

Чаще встречается у мужской части населения и может стать причиной следующих недугов:
- сахарный диабет;
- сердечная ишемия;
- желчнокаменное заболевание;
- холестериновые отложения;
- атеросклероз;
- избыточный вес.
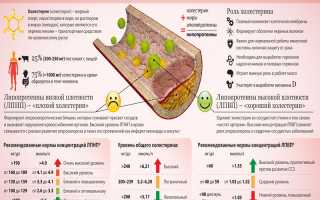
Может быть диагностирована чистая гиперхолестеринемия, если на 1 литр крови холестерина содержится от 200 мг или еще больше. Ей присвоен код по мкб 10 – Е78.0.
Откуда берется лишний холестерин?
Холестерин – это вещество похожее на жир, подавляющее большинство которого синтезирует сам организм и только порядка 20% поступает из пищи. Он нужен для образования витамина D, создания веществ, способствующих перевариванию пищи и формированию гормонов.
При наличии гиперхолестеринемии организм не в состоянии переработать весь объем жиров. Такое часто бывает на фоне ожирения, когда человек ест много жирной пищи и такая еда регулярна в рационе.
Также избыток холестерина может наблюдаться при следующих заболеваниях и нарушениях функций организма:
- болезни печени;
- гипотиреоз (нестабильное функционирование щитовидной железы);
- длительный прием медикаментов (прогестины, стероиды, диуретики);
- нервные напряжения и стрессы;
- изменения в гормональном фоне;
- нефротический синдром.
В начальной стадии симптомы полностью отсутствуют, становясь более заметными в процессе прогрессирования нарушения. Позже это выливается в симптомы, присущие гипертонии или атеросклерозу, последний чаще всего случается именно при данном заболевании.
Формы заболевания и их отличия
Данную патологию классифицируют исходя из причин по которой она развилась.
Вообще есть 3 формы заболевания, это:
- первичная;
- вторичная;
- алиментарная.
Первичная форма мало изучена, поэтому сегодня еще нет способов ее гарантированно устранить. Но, по теории Фредриксона, она наследственная и может изначально возникать в связи с поломкой в генах. Гомозиготная форма – это передача ребенку синдрома от обоих родителей, гетерозиготная – передан нарушенный ген от одного из родителей.
При этом есть еще 3 фактора:
- дефектные липопротеиды;
- нарушения чувствительности тканей;
- неполноценный синтез транспортных ферментов.
Вторичная форма гиперхолестеринемии происходит уже при определенных нарушениях и патологиях в организме, к ним могут относиться:
- эндокринные;
- печеночные;
- почечные.
Третья форма, алиментарная, возникает уже как следствие неправильного образа жизни, вредных привычек и отсутствии спорта.
Ее причины могут быть следующие:
- курение;
- чрезмерное употребление алкоголя;
- регулярное употребление жирной пищи;
- наркотические препараты;
- недостаток физических нагрузок;
- вредная еда с химическими добавками.
Внешнее протекание каждой формы имеет схожую специфику, не имея внешних проявлений. Диагноз может быть поставлен на основе кровяного анализа, если уровень холестерина превышает 5,18 ммоль на 1 литр.
Особенности семейной гиперхолестеринемии
Семейная разновидность патологии начинается при рождении и сопровождается на протяжении всей жизни. Такой вид заболевания случается при первичной форме, являясь аутосомно-доминантным, передавшись от одного из родителей (гетерозиготная форма) или обоих (гомозиготная).
При гетерозиготном варианте у больного работает лишь половина BE-рецепторов, а частота случаев приходится на одного человека из 500. У таких людей холестерин в крови почти в 2 раза превышает норму, достигая от 9 до 12 ммольлитр.
Гетерозиготный вид семейной гиперхолестеринемии может быть определен при наличии:
- эфиры холестерина в сухожилиях, делая их заметно толще;
- липидная дуга роговицы (может и не наблюдаться);
- ишемия сердца (у мужчин после 40, у женщин еще позже).
Лечить синдром нужно еще с детского возраста, проводя профилактику и соблюдая диету. Об этих мерах важно не забывать на протяжении всей жизни.
Гомозиготная форма – это очень редкое явление, встретить практически невозможно, так как лишь у 1 человека на миллион населения она есть. Отличается полным отсутствием BE-рецепторов. Это приводит к тому, что уровень холестерина вообще не контролируется и может достигать аж до 40 ммоль на 1л.
Проблемы с сердцем начинаются ранее 20-летнего возраста, лечить медикаментозным способом не удастся, поэтому нужно делать трансплантацию печени.
При гомозиготной семейной гиперхолестеринемии, наблюдаются нарушения не только в области сухожилий, а и на ягодицах, коленях, локтях и даже слизистой оболочки ротовой полости.
Встречались даже случаи сердечного приступа у полуторагодовалых младенцев. Для лечения используются такие методы, как плазмоферез или плазмосорбция.
О наследственной форме гиперхолестеринемии может говорить раннее появление инфарктов миокарда, при этом исключены такие факторы, как ожирение и сахарный диабет.
Клинические проявления
Гиперхолестеринемия – это прямая дорога к развитию атеросклероза, разница лишь в скоротечности, которая зависит от причины, вызвавшей патологию.
При семейной гиперхолестеринемии липопротеидам не удается соединяться с холестерином, переправляя его к каждому конкретному органу.
Также появляются холестериновые бляшки, они приводят к таким проблемам как:
- сердечно-сосудистые осложнения;
- проблемы в работе коронарных артерий;
- неполное снабжение кровью всех частей организма.
Все это приводит и к другим болезням, но особенно велика вероятность заполучить инфаркт миокарда даже в раннем детстве. Уровень холестерина связан с прогнозируемыми заболеваниями. Все группы, страдающие от гиперхолестеринемии, имеют персональный уровень риска заполучить осложнения.
Диагностика заболевания
Высокий уровень холестерина выявить без специальных исследований невозможно и может не быть никаких симптомов, сигнализирующих о наличии такого патологического синдрома.
Чаще всего люди узнают о своем диагнозе при прохождении медицинского осмотра. В любом случае нужно обратиться в больницу для прохождения целого ряда лабораторных исследований.
Они могут включать следующий стандартный перечень анализов:
- информация, полученная при опросе пациента и его жалоб, на проявление бляшек, ксантелазм и т.д.;
- физикальный осмотр;
- анализ на кровь;
- анализ мочи;
- прохождение липидограммы;
- анализ крови на иммунитет;
- биохимические исследования крови;
- анализ генетики.
Все начинается с обсуждения ситуации с пациентом, он должен поведать о своих ощущениях, появлении новых образований на кожных покровах, как давно это случилось, а также ответить честно на ряд вопросов лечащего врача. Вся эта информация сыграет большую роль и, если она будет правдивой, проще будет сопоставить результаты анализов с жалобами пациента.
Например, вопросы будут связаны с тем, как давно появились ксантомы – такие белые узелки на поверхностях сухожилий. Могут появиться липидные дуги роговицы, представляющие собой ободок вокруг роговицы глаза, в нем отложился холестерин.
Затем начинается выяснение касательно того, какими заболеваниями болел пациент ранее и какие были у его родителей, какова вероятность контакта с инфекционной средой, профессия пациента.
При физикальном осмотре можно получить более полную картину с образованиями на теле.
Анализ крови, мочи и биохимические исследования могут помочь в установлении возможных воспалительных очагов и развитии заболеваний на фоне патологии. Биохимия крови поможет установить точное содержание холестерина, белка, а также распад компонентов в клетках крови, чтобы понять, насколько могут быть поражены системы и органы.
Одно из самых главных исследований – это липидограмма. Именно она может помочь установить развитие атеросклероза, благодаря изучению липидов (жирообразный материал).
Липиды делятся на следующие виды:
- проатерогенные (жироподобные – вызывают атеросклероз);
- антиатерогенные (препятствующие атеросклерозу).
Еще диагностика требует проведения иммунологического анализа, чтобы узнать уровень иммунитета в белковых компонентах крови. Это поможет доказать или исключить наличие инфекций, так как белковые составляющие крови уничтожают чужеродные организмы, а при отсутствии их работы активизируются чужеродные микроорганизмы.
Последний этап диагностики требует взять анализы у родственников, чтобы понять, какая именно форма гиперхолестеринемии подозревается и какова роль наследственности в конкретном случае.
Лечение патологии
Лечить гиперхолестеринемию можно используя специальные препараты, также есть способы снизить вероятность осложнений без каких-либо медикаментов.
Медикаментозная терапия
К медикаментозным средствам борьбы с патологией относятся следующие препараты:
- Статины (понижают содержание холестерина, снимают воспаления, обеспечивают защиту неповрежденным сосудам, но могут быть вредны для печени, поэтому при заболеваниях этого органа препарат не годится);
- Эзетимиб (такие средства блокируют усвояемость холестерина клетками, однако эффективность не особо высока ввиду того, что большая часть холестерина генерируется самим организмом);
- Фибраты (для уменьшения уровня триглицеридов и одновременного увеличения липопротеидов с высокой плотностью);
- Секвестранты (вымывают холестерин из жирных кислот, но минус в том, что могут влиять на усвояемость еды и вкусовые рецепторы).
При тяжелых случаях болезни, нужно очищать кровь, проводя регуляцию ее состава и свойств, для этого ее выводят за пределы организма.
Видео-материал от доктора Малышевой о наследственной гиперхолистеринемии:
Как нормализовать состояние без лекарств?
Также не малую роль играет немедикаментозное лечение, которое больной обязательно должен проводить после предварительной консультации у врача.
Оно включает:
- поддерживание веса на уровне нормы;
- дозированные занятия спортом;
- отказ от животных жиров;
- отказ от вредных привычек.
Есть и народные средства, помогающие в борьбе с гиперхолестеринемией, но использовать их нужно тоже после обсуждения с врачом, чтобы не навредить себе больше.