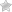Содержание
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Нарушение его содержания способствуют развитию сердечно-сосудистых заболеваний и атеросклероза.
Важно контролировать этот показатель для предупреждения негативных последствий.
Плохой и хороший холестерин
Холестерин – жироподобное вещество, часть которого продуцируется организмом, а часть поступает с пищей. Он хорошо растворим в жирах и совсем нерастворим в воде. Выполняет важные в организме функции – участвует в формировании гормонов, в выработке витамина D, влияет на синтез желчи, на проводимость мембран в клетках.
Холестерол условно делят в зависимости от воздействия на плохой (ЛПНП) и хороший (ЛПВП). Общий холестерин складывается из этих двух показателей. Определяется прямая зависимость между состоянием здоровья и уровнем ЛПНП и ЛПВП.
Риски, связанные с повышением показателей:
- развитие атеросклероза;
- снижение тонуса сосудов;
- возрастание риска инфарктов/инсультов;
- увеличение рисков тромбообразования;
- снижение эластичности сосудов;
- снижение либидо, в большей степени, для мужчин.
ЛПНП, по-другому плохой холестерол, транспортируют соединения по организму, придает артериям эластичность. Большая концентрация вещества уплотняет сосуды и приводит к их закупориванию, образованию бляшек. При увеличении показателей увеличивается опасность сердечно-сосудистых заболеваний, в частности, ИБС и атеросклероза.
ЛПВП, по-другому хороший холестерол, транспортируют общий из органов и тканей в печень для дальнейшего преобразования ценных соединений, останавливает сосредоточение вредных веществ на стенках артерий.
Соотношение хорошего и плохого холестерола влияет на состояние здоровья. Эту пропорциональность называют коэффициентом атерогенности. Он позволяет отследить состояние жирового обмена, риски и предрасположенность к сердечно-сосудистым заболеваниям, динамику холестерина при лечении.
Причины повышения
Нарушение показателей выявляется во время лабораторного тестирования. В крови значение не должно превышать 4 ммоль/л. Уделять внимание стоит не только уровню холестерина, но и соотношений его фракций. Учитывают коэффициент атерогенности и триглицериды. Показатели предоставляют дополнительную информацию при диагностировании заболеваний.
Холестерин может повышаться по следующим причинам:
- сахарный диабет;
- ИБС;
- атеросклероз;
- заболевания поджелудочной железы;
- чрезмерный вес и ожирение;
- заболевания печени;
- сердечно-сосудистые заболевания;
- неправильное питание – чрезмерное потребление вредной и жирной пищи;
- генетическая предрасположенность;
- гормональная перестройка, например, беременность.
Показатели в норме
Холестерол – величина непостоянная. Помимо медицинских факторов, на ее уровень влияет образ жизни, возраст и пол. У мужчин, как правило, эти показатели выше, чем у женщин.
Таблица показателей в норме у мужчин в зависимости от возраста:
| Возраст (мужской пол), лет | Холестерин, ммоль/л | ||
|---|---|---|---|
| Общий холестерин | ЛПВП | ЛПНП | |
| 5-10 | 3.13-5.25 | 0.98-1.95 | 1.62-3.33 |
| 10-14 | 3.09-5.24 | 0.98-1.90 | 1.66-3.44 |
| 14-24 | 3.09-5.59 | 0.78-1.70 | 1.7-3.81 |
| 24-40 | 3.55-6.99 | 0.75-1.65 | 1.85-4.8 |
| 40-55 | 3.9-7.17 | 0.75-1.65 | 2.2-4.85 |
| 55-65 | 4-7.17 | 0.78-1.85 | 2.3-5.44 |
К факторам риска повышенного холестерола у мужчин относится:
- курение;
- возраст после 60 лет;
- стрессы и образ жизни;
- артериальная гипертензия;
- чрезмерное употребление жиров, трансжиров и жареной пищи;
- гиподинамия;
- нарушения работы печени;
- избыточный вес.
Признаки неполадок в организме
При небольших отклонениях от нормы повышенный холестерол может никак себя не проявлять.
При прогрессировании наблюдаются следующие симптомы:
- головокружение
;
- снижение аппетита;
- воспаление лимфатических узлов;
- слабость в теле;
- сжимающие боли в области сердца;
- эректильная дисфункция у мужчин;
- ксантелазмы;
- боли в нижних конечностях;
- появление липоидной роговичной дуги;
- образование ксантом.
Многие признаки носят размытый характер и не имеют выраженной картины. Часто их путают с другими заболеваниями со схожими симптомами. Определить нарушения жирового обмена и увеличение показателей можно с помощью анализа.
Диагностика гиперхолестеринемии включает в себя:
- осмотр пациента;
- определение возможной наследственной гиперхолестеринемии;
- измерение давления;
- назначение общего анализа крови и мочи;
- направление на липидограмму.
Что делать, если показатель повышен?
При выявлении повышенного холестерола лечение назначается в зависимости от этиологии нарушения. Терапия также включает коррекцию липидного обмена. Сколько времени занимает лечение? Нормализация повышенного холестерина может занять несколько месяцев.
Коррекция питания
Методика снижения холестерола зависит от его уровня. На начальном этапе уделяется внимание правильному питанию. Его цель – вывод лишнего холестерина и предупреждение его накапливания.
Какая еда вредна? Из рациона пациента исключаются продукты с высоким содержанием жира и холестерина, трансжиров. Колбасы, майонезы и спреды, копчености, жирная сметана и молоко, полуфабрикаты, жареные блюда, пища фастфуд, почки, печенка, кофе не употребляются. Ограничивается прием картофеля, яиц, мучного. Животные жиры замещаются растительными.
Что стоит употреблять? Рекомендуется употреблять больше овощей и фруктов, крупы, отруби, рыбу, постное мясо. Среди полезных составляющих рациона будет зеленый чай и чеснок. Последний способен не только снижать холестерин, но и разжижать кровь.
Зеленый чай нормализует липидный обмен и выводит шлаки из организма, уменьшает уровень ЛПНП. При добавлении лимона эффект напитка усиливается. Питьевой режим определяется индивидуально, среднее значение — 1,5 литра жидкости в сутки.
Подробнее о диете при гиперхолистеринемии можно прочесть здесь.
Коррекция образа жизни включает в себя отказ от курения и алкоголя и увеличение физической активности. Сидячий образ жизни замедляет обменные процессы. Никотин и алкоголь также нарушают жировой обмен.
Витамины и народные средства
При легких формах гиперхолестеринемии применяют добавки и витамины:
- Омега-3. Предупреждает образование тромбов, благоприятно влияет на сосуды, нормализует показатели липидограммы. Хороший компонент для профилактики атеросклероза. Курсовое употребление Омега-3 позволяет достигнуть хорошего липидного профиля, снизить риски СС заболеваний. Содержится в рыбьем жире и льняных семенах. Можно приобрести в аптеке, как готовую добавку к рациону. Представлен добавкой ВитрумКардиоОмега-3.
- Фолиевая кислота. Дополнительный компонент для нормализации показателей. При его нехватке увеличивается риски сердечно-сосудистых заболеваний. Содержится во многих фруктах, продается в аптеке, как витамин B6. Входит в состав витаминного комплекса Неуробекс, Мильгамма.
- Никотиновая кислота. Витамин, принимающий участие в функционировании организма. Мобилизирует жирные кислоты, расширяет сосуды, снижает холестерол и триглицериды. Предотвращает развитие сердечно-сосудистых заболеваний, хорошо успокаивает нервную систему. Препараты: Эндурацин, Аципимокс, Ницеритрол.
- Витамин E. Мощный антиоксидант, который снижает холестерин и устраняет образование холестериновых бляшек. Препараты: Витрум Витамин E, Витамин E Энат 400. Содержится в брокколи, подсолнечном масле, орехах, зеленых листовых овощах.
Снизить вредный холестерин можно с помощью народных рецептов. Корень солодки используется для нормализации показателей. Готовится отвар по стандартной схеме: 2 ложки сбора заливают кипятком (500 мл) и настаивают на паровой бане. Таким же эффектом обладает настойка боярышника и порошок липовых соцветий. Рекомендуемый курс – месяц.
Лекарства для снижения холестерина
При отсутствии эффекта снижения холестерола немедикаментозным способом применяются лекарственные средства. Их назначают также при высоких рисках сердечно-сосудистых заболеваний, при наличии в анамнезе инфарктов и инсультов. Правильно подобранные лекарства способны снизить ЛПНП и триглицериды в течение 3 месяцев.
Для лечения применяются следующие препараты:
- Статины – средства для снижения выработки холестерола. Основное действие – подавление его синтеза клетками печени. Они включены в список основных лекарств для лечения гипохолестеринемии и ее последствий. При систематическом приеме удается снизить холестерол до 40%. Препараты 4-го поколения: Акорта, Розувастатин, Крестор
- Фиброевые кислоты – медикаменты, которые корректируют липидный профиль. Стоят на втором месте по результативности после статинов. Представители: Липанор, Трайкор, Липантин 200, Атромед-С.
- Секвестранты желчных кислот – препараты гиполипидемической группы. Они связываются с желчными кислотами, стимулируют выведение холестерола через кишечник. Назначаются при непереносимости статинов. Представители: Холестирамин, Холестид, Колестипол.
Видео от доктора Малышевой о статинах:
Примечание! Не рекомендуется такие комбинации: фибраты-статины, статины-никотиновая кислота, никотиновая кислота-фиброевые кислоты.
Для контроля своего здоровья рекомендовано регулярно проверять уровень плохого и хорошего холестерола.
Необходимо проводить периодический контроль и поддерживать нормальное значение этих показателей. Особенно это касается мужчин – они чаще подвержены рискам, которые связаны с развитием сердечно-сосудистых заболеваний.



 ;
;