Содержание
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Работает, трудится, редко напоминая о себе. Правда, все это до поры до времени. И все, что она требует от нас, да и не требует, а просит, так это только бережного и уважительного отношения к своей скромной персоне.
Так, нет же, уважаемая, получай – вот тебе острая, жирная, да копченая пища. Мало? Заполучи «в довесок» изрядную долю регулярно потребляемого алкоголя. А ей-то бедной, кроме этого, и других болячек хватает.
Ну, кто после этого выдержит? И понеслось, поехало, посыпалось. Вплоть до самых тяжких недугов, коим является панкреонекроз.
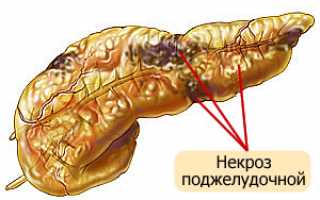
Панкреонекроз и его виды

Патология развивается при появлении множества факторов, спровоцировавших этот недуг. К сожалению, смерть от панкреонекроза наступает в 70% случаях заболеваниях, особенно при сложении негативных обстоятельств, переведших болезнь в необратимую и не подлежащую лечению стадию.
При классификации и описании панкреонекроза, врачи учитывают различные факторы:
- стадии развития некроза;
- площади, которые подверглись поражению;
- возникшие осложнения.
Учитывая все это, выделено несколько его видов:
- мелкоочаговый или локальный, где поражению подверглась одна из частей органа;
- среднеочаговый;
- крупноочаговый;
- диффузный или тотальный, когда поражены все структуры поджелудочной, включая крупные секреторные протоки, сосуды и ткани.
Кроме того, учитывая характер и длительность протекания болезни, заболевание градируют:
- острый отечный абортивный;
- геморрагический панкреонекроз, когда происходит быстрое и необратимое отмирание клеток железы;
- панкреонекроз жировой формы;
- распространенный и очаговый;
- прогрессивный и вялотекущий;
- гемостатичный, функциональный, гнойный деструктивный.
По признаку инфекционного процесса некроз делят на две группы:
- инфицированный;
- асептический и стерильный.
Наиболее благоприятные шансы выжить дает отечный панкреонекроз. На этой стадии вся изменяющаяся патология происходит за счет отека паренхимы (функционально-активные клетки) и увеличения давления на панкреоциты.
Причины развития заболевания
Касаясь причин возникновения болезни, стоит еще раз вернуться к началу статьи, где мы говорили о безобразном отношении к поджелудочной железе, которое часто и густо мы проявляем.
Да, да – именно зловредное питание, «окропленное» нещадной долей алкоголя, а зачастую еще и суррогатного, является первопричиной возникновения панкреонекроза.
Однако не все так просто – не только наркоманы и алкоголики возглавляют группу риска.
К сожалению, в нее входят и вполне добропорядочные люди, которые, в силу жизненных обстоятельств и волей судьбы, приобрели этот смертельно опасный недуг.
Причины, приводящие к патологии:
- болезнь 12-перстной кишки и язва желудка;
- травма полости живота;
- осложнения после хирургических операций;
- желчнокаменная болезнь;
- различные инфекционные и вирусные инвазии;
- врожденная патология и пороки ЖКТ.
Видео о панкреонекрозе от эксперта:
Основные симптомы и осложнения
Многолетняя практика изучения и борьбы с панкреонекрозом позволяет сделать вывод, что пагубное его наступление на организм происходит, как правило, очень быстро.
Без явно выраженных причин больной внезапно начинает ощущать тяжесть в области живота и приступы тошноты, которые трансформируются в затяжную, изнуряющую рвоту.
При дальнейшем развитии болезни проявляется острая боль в левом подреберье. Некоторые симптомы могут напоминать сердечный приступ, однако врач диагностирует, что такие сигналы посылает поджелудочная железа при задней локации панкреонекроза.
Иррадиация (распространение боли) под лопатку и в левое плечо тоже является характерным признаком этого заболевания.
Другие симптомы, характеризующие панкреонекроз:
- Затяжная рвота, без наступления явного облегчения.
- Повышение температуры, озноб, лихорадка.
- Появление болезненного окраса кожи: побледнение и покраснение кожного покрова.
- Парез или паралич кишечника – это такой неврологический синдром, характеризующийся отсутствием кишечной двигательной активности (перистальтики), в результате чего экскременты не выводятся из организма.
- Учащенный сердечный ритм, одышка.
- По причине рвоты – обезвоживание организма, высыхание слизистой во рту.
- Вздувается живот, напрягаются мышцы в верхней его части.
- Снижается или полностью прекращается мочеотделение.
- Вокруг пупка, на ягодицах, реберной дуге со стороны спины появляются характерные синюшные пятна.
- Наступает общая слабость или, как говорят в народе, – разбитость тела.
- Проявляется разбалансировка психического состояния больного: немотивированное возбуждение, тревога, спутанность мыслей, речи, сознания, потеря пространственно-временной ориентации, общая заторможенность.
- В результате глубокого поражения сосудов открывается желудочное и кишечное кровотечение.
Деструктивные изменения, связанные с поражением поджелудочной железы, могут спровоцировать следующие осложнения:
- Образование пустот, заполненных гноем и некротическими массами, грозящих распространением абсцесса.
- Развитие в организме псевдокист и кист.
- Возникновение фиброза, в результате которого омертвленные рабочие клетки заменяются простой соединительной тканью, при этом утраченная функциональная нагрузка не восстанавливается.
- Ограничение секреции поджелудочной железы – ферментативная недостаточность.
- Острое гнойное воспаление – это флегмона забрюшинной клетчатки.
- Возникновение тромбоза в мезентериальных сосудах и воротной вене.
Прогрессирующее развитие панкреонекроза вызывает не только увеличение размеров поджелудочной железы, но и приводит к формированию инфильтратов – атипичных уплотнений, состоящих из лимфы, крови и омертвевших клеток. На пятый день инфильтрат спокойно выявляется с помощью пальпации.
Диагностические методы
Симптоматика панкреонекроза не носит явно выраженного характера, однозначно указывающего именно на это заболевание. Подобное проявления имеют и другие болезни. Поэтому для точной постановки диагноза требуются более дифференцированные лабораторные исследования, с применением различного инструментария.
К ним относятся:
- Гемограмма. Клинический анализ, определяющий повышенное содержание лейкоцитов в крови, появление токсичной зернистости нейтрофилов, повышение скорости оседания эритроцотов (СОЭ).
- Анализ крови на амилазу – фермент панкреатического сока. Панкреонекроз существенно повышает его содержание.
- Тест на определение количества кальцитонина крови. Для лучшего понимания стоит объяснить, что кальцитонин – это гормон, участвующий в обмене кальция в крови. Повышенное его содержание свидетельствует о прогрессировании болезни.
- Ультразвуковое исследование. Именно УЗИ позволяет визуально выявить неравномерную структуру железы и ее отек, а также констатировать увеличение пространства между поджелудочной железой и задней поджелудочной стенкой.
- Магниторезонансная и компьютерная томография (МРТ и КТ). Более современный инструментарий, основанный на применении рентгеновских лучей, дающих возможность изучения органа в трехмерных векторах. Эта медицинская практика позволяет выявить конкретные очаги поражения, включая мелкие, а также выпоты (скопление биологической жидкости) в брюшной полости.
- Пункция (прокалывание) некротических биологических образований, с целью дальнейшего их изучения (посева).
- Ангиография. Одна из дифференцированных методик, которая позволяет с помощью контрастного рентгенологического исследования изучить состояние сосудов.
- Лапароскопия. Эта современная хирургическая операция, дающая возможность врачу без разреза «заглянуть» внутрь и изучить пораженные участки поджелудочной железы и более точно диагностировать виды панкреонекроза.
Комплексное лечение патологии
Вне всякого сомнения, панкреонекроз является именно той болезнью, которая не терпит промедления, больной нуждается в немедленной госпитализации.
Важно! Самолечение и лечение панкреонекроза в домашних условиях – это не только преступная халатность, но и возможная причина внезапной смерти.
Зачастую врачи бессильны перед фульминантным панкреонекрозом, развитие которого, происходит в течение нескольких часов. Тотальный патологический процесс носит неуправляемый и бесконтрольный характер. Такая жизненная перспектива и летальный исход поджидают хронических алкоголиков и наркоманов.
Поэтому повторимся, что только госпитализация и лечение в стационаре под наблюдением опытного персонала, способны спасти больного. Только там врач способен выбрать стратегию и тактику лечения больного, применяя консервативный или хирургический методы.
Процесс предупреждения и лечения панкреатогенной токсемии и токсемических нарушений, отбирает много сил и времени как у больного, так и лечащего врача.
Он состоит из множества форм и методов:
- Антиферментная терапия.
- Детоксикация (плазмаферез и форсированный диурез). Эти медицинские мероприятия проводятся с целью разрушения и нейтрализации токсинов.
- Синдромная терапия болевого шока и гиповолемии (снижение объема циркулирующей крови).
- Устранение ДВС-синдрома – это нарушение характеризует ухудшение свертывания крови.
- Корригирующая инфузная терапия – устранение водно-электролитного дисбаланса, вызванного обезвоживанием и кровопотерями.
- Профилактика гнойно-септических осложнений.
- Медикаментозная коррекция работы почек, легких, печени, ЦНС при общей интоксикации организма.
Хирургическое вмешательство на ранней стадии позволяет локализовать и предотвратить распространение гнойно-септических осложнений при тотальных и обширных некрозах.
Виды хирургических операций:
- Секвестрэктомия
– удаление на поджелудочной железе различных участков омертвевшей ткани.
- Резекция железы – секторальное удаление части пораженного органа.
- Панкреатэктомия – это самое радикальное хирургическое вмешательство. Что это такое, в чем его суть, почему это звучит так тревожно? Радикализм заключается в том, что в ходе операции удаляется полностью поджелудочная железа и часть 12-перстной кишки (см. фото).
Прогнозы после терапии
После проведенного курса терапевтических мероприятий больной живет надеждой на выздоровление, что, кстати, является одним определяющих факторов наступления позитивной динамики.
Однако при тяжелых заболеваниях давать прогноз после операции – это дело неблагодарное, особенно когда речь идет о панкреонекрозе. И в данном случае, что совершенно объяснимо, врачи ведут себя предельно осторожно, дабы не вселять в пациента и в его родных излишний оптимизм.
Значительно ухудшается перспектива к выздоровлению, когда у больного присутствует один из нижеприведенных факторов, еще хуже – когда они суммируются:
- Возраст больного более пятидесяти лет.
- Содержание лейкоцитов в крови более 10*109/л, характеризующее лейкоцитоз.
- Гипергликемия – повышенное содержание сахара в крови.
- Метаболический ацидоз – нарушение кислотно-основного равновесия вследствие повышенного выделения соляной кислоты.
- Гипокальциемия. Это такое состояние, когда количество кальция в плазме крови опускается ниже 1,87 ммоль/л.
- Артериальная гипотензия – снижение артериального давления на 20% относительно нормального среднедневного показателя.
- Повышение уровня мочевины, ферментов ЛДГ и АСТ.
- Значительное обезвоживание организма.
Видео-история от переболевшей пациентки:
Истории выживших пациентов, страдающих от панкреонекроза, звучат не как воспоминания, а больше как напоминание и назидание тем, кто еще не ценит радость каждого дня, руководствуясь пагубным принципом – один раз живем, все нужно попробовать и все там будем, безжалостно уничтожая подаренную Богом жизнь.







 – удаление на поджелудочной железе различных участков омертвевшей ткани.
– удаление на поджелудочной железе различных участков омертвевшей ткани.