Содержание
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Микроангиопатические нарушения прогрессируют с медленной скоростью, поэтому многие пациенты долгое время не замечают характерные для этого состояния симптомы.
Снижение остроты зрения относится к первым проявлениям диабетической ретинопатии.
При отсутствии необходимых терапевтических мер, направленных на замедление прогрессирования патологии, человек может полностью ослепнуть.
Причины и факторы риска
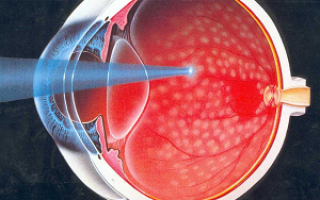
Ретинопатия, как одно из осложнений диабета, характеризуется повреждением сосудов сетчатки. Заболевание имеет код по МКБ 10 – Н36.0.
Осложнение выражается в следующих изменениях сосудов:
- повышается их проницаемость;
- возникает окклюзия капилляров;
- появляются новообразованные сосуды;
- формируется рубцовая ткань.
Риск появления осложнения возрастает у пациентов, стаж болезни которых превышает 5 лет. Сначала патология не сопровождается ярко-выраженными симптомами, но по мере своего прогрессирования значительно ухудшает зрение и качество жизни больного.
Появление ретинопатии вызвано бесконтрольным течением основного заболевания, сопровождающимся присутствием стабильно высоких значений глюкозы в крови. Отклонения гликемии от нормы провоцирует формирование новых сосудов в сетчатке.
Их стенки состоят из одного слоя быстрорастущих клеток, которые способны разорваться даже во время сна человека. Небольшое повреждение сосудистых стенок вызывает незначительное кровоизлияние, поэтому сетчатка быстро восстанавливается.
При массивном разрыве происходят необратимые процессы, приводящие к расслоению сетчатки, а в некоторых случаях даже к разрастанию имеющейся фиброзной ткани. В результате человек может ослепнуть.
Факторы, провоцирующие ретинопатию:
- стаж диабета;
- значения гликемии;
- почечная недостаточность, протекающая в хронической форме;
- диспипидемия;
- значения артериальной гипертензии;
- ожирение;
- беременность;
- наличие метаболического синдрома;
- предрасположенность, передающаяся по наследству;
- курение.
Люди, не поддерживающие значения гликемии в пределах нормы, в большей степени подвержены риску наступления многих диабетических осложнений.
Классификация стадий
Ретинопатия за время своего развития проходит несколько стадий:
- Непролиферативная.
В этот момент начинается развитие патологии вследствие высокого содержания глюкозы в крови пациентов. Стенки сосудов ослабевают, поэтому возникают кровоизлияния и происходит увеличение артерий. Результатом таких изменений становится появление отечности сетчатки. Ретинопатия может протекать в этой стадии несколько лет без выраженной симптоматики.
- Препролиферативная. Для возникновения этой стадии необходимо наличие таких условий, как окклюзия сонных артерий, близорукость или же атрофированность зрительного нерва. Зрение пациентов заметно снижается вследствие недостатка кислорода в сетчатке.
- Пролиферативная. В этот момент области сетчатки с нарушенным кровообращением увеличиваются. Кислородное голодание клеток и выделение специфических веществ вызывают рост новых патологических сосудов. Результатом таких изменений становятся частые кровоизлияния и отечность.
Симптомы ретинопатии на фоне диабета

Макулярный отек провоцирует в некоторых случаях ощущение размытости видимых человеком предметов, трудности с чтением или выполнением любого вида деятельности на близком расстоянии.
На завершающей стадии развития осложнения могут возникать и проходить самостоятельно — темные пятна или пелена перед глазами, которые являются следствием единичных кровоизлияний. При массивном поражении сосудов резко снижается зрение или происходит полная его потеря.
Запущенная форма ретинопатии в некоторых случаях способна протекать бессимптомно, поэтому пациентам с диабетом следует регулярно посещать офтальмолога для выявления болезни на ранних этапах.
Диагностика заболевания
Раннее диагностирование ретинопатии увеличивает шансы пациента сохранить зрение и предотвратить полное поражение сетчатки.
Методы исследования:
- Визиометрия. Качество и острота зрения проверяется с помощью специальной таблицы.
- Периметрия. Этот метод позволяет определить угол обзора глаз. О наличии явных повреждений роговицы в большинстве случаев указывает снижение поля зрения у больного диабетом по сравнению со здоровым человеком.
- Биомикроскопия.
Исследование проводится с применением специальной лампы в момент осмотра переднего дна глаз и позволяет выявить нарушения в роговице или сетчатке.
- Диафаноскопия. Метод дает возможность выявить наличие опухоли глазного дна. В его основе лежит осмотр глазного дна посредством специального зеркала.
- Офтальмоскопия.
- Ультразвуковое исследование. Оно применяется у пациентов с уже обнаруженными помутнениями стекловидного тела, роговицы или же хрусталика.
- Электроретинография. Исследование необходимо для оценки функциональности сетчатки, а также зрительного нерва.
- Гониоскопия. Этот способ диагностики дает возможность зарегистрировать кровоток в сосудах и выявить нарушения в заднем отрезке глазного дна.
Периодичность обследований у офтальмолога зависит от стажа болезни пациента, выявленных нарушений на фоне заболевания и его возраста.
Сроки проведения осмотра (первичного):
- через 5 лет с момента выявления диабета у пациентов моложе 30 лет;
- при обнаружении диабета у людей старше 30 лет;
- в 1 триместре беременности.
Повторные осмотры должны проводиться через каждые полгода. При наличии у пациентов нарушений зрения или патологических процессов в сетчатке сроки обследования устанавливаются врачом. Резкое ухудшение зрения должно стать поводом для внеочередного визита офтальмолога.
Видео-материал о причинах и диагностике ретинопатии:
Лечение патологии
Принципы лечебных мероприятий основаны на устранении метаболических нарушений и мониторинге уровня содержащейся в крови глюкозы, артериального давления и контроле липидного обмена. Схема терапии назначается не только офтальмологом, но и эндокринологом.
Лечение ретинопатии включает в себя следующие мероприятия:
- контроль гликемии, а также глюкозурии;
- обязательное соблюдение специальной диеты;
- выбор схемы инсулинотерапии;
- прием ангиопротекторов, гипотензивных препаратов;
- выполнение интравитреальных инъекций стероидов;
- проведение лазерной коагуляции пораженных зон сетчатки.
Преимущества лазерного лечения:
- способствует подавлению процесса неоваскуляризации и предотвращает отслоение сетчатки;
- при выполнении этой процедуры на поверхности сетчатки образуются разные по размеру ожоги, которые уменьшают зону ее функционирования и провоцируют усиленное кровообращение в центральной части;
- удаляет сосуды, имеющие патологическую проницаемость;
- стимулирует рост новых сосудов.
Виды лазерной коагуляции:
- Барьерная. Методика заключается в нанесении парамакулярных коагулятов рядами, применяется при развитии ретипопатии с макулярным отеком.
- Фокальная. Этот вид коагуляции выполняется для прижигания микроаневризмов, небольших по размеру геморрагий, обнаруженных при проведении ангиографии.
- Панретинальная. В процессе выполнения такого вида лазерной коагуляции на всю зону сетчатки, кроме макулярной области, наносятся коагуляты. Это необходимо для предотвращения дальнейшего прогрессирования ретинопатии.
Дополнительные методики лечения:
- Транссклеральная криоретинопексия – воздействует на поврежденные участки сетчатки, вызывающие помутнение оптической системы глаз.
- Витрэктомия. Процедура используется для удаления стекловидного тела, выполнения рассечения тяж соединительной ткани, а также прижигания кровоточащих сосудов. Манипуляция чаще всего применяется при отслойке сетчатки, которая развилась на последней стадии ретинопатии.
Лекарственными препаратами, часто используемыми при ретинопатии, являются:
- «Децинон»;
- «Трентал»;
- «Диваксан»;
- «Ангинин».
Важно понимать, что любые методы, применяемые в лечении ретинопатии, будут неэффективными, если не поддерживается нормальный уровень гликемии, а также отсутствует углеводная компенсация.
Прогноз и профилактика
Ретинопатия, возникающая при сахарном диабете, поддается успешному лечению в основном только на ранних этапах своего развития.
На последних этапах прогрессирования болезни многие терапевтические методы оказываются неэффективными.
Именно поэтому пациентам с диабетом важно выполнять рекомендованные врачами профилактические мероприятия, которые включают в себя 3 момента:
- Контроль уровня сахара, содержащегося в крови.
- Поддержание значений артериального давления в пределах нормы.
- Соблюдение назначенной схемы терапии, основанной на приеме сахаропонижающих препаратов или выполнении подкожных инъекций инсулина.
Своевременное посещение офтальмолога позволяет пациентам с диабетом как можно дольше сохранять зрение и предотвратить необратимые последствия заболевания, повреждающие и разрушающие сетчатку глаз.



 В этот момент начинается развитие патологии вследствие высокого содержания глюкозы в крови пациентов. Стенки сосудов ослабевают, поэтому возникают кровоизлияния и происходит увеличение артерий. Результатом таких изменений становится появление отечности сетчатки. Ретинопатия может протекать в этой стадии несколько лет без выраженной симптоматики.
В этот момент начинается развитие патологии вследствие высокого содержания глюкозы в крови пациентов. Стенки сосудов ослабевают, поэтому возникают кровоизлияния и происходит увеличение артерий. Результатом таких изменений становится появление отечности сетчатки. Ретинопатия может протекать в этой стадии несколько лет без выраженной симптоматики.
 Исследование проводится с применением специальной лампы в момент осмотра переднего дна глаз и позволяет выявить нарушения в роговице или сетчатке.
Исследование проводится с применением специальной лампы в момент осмотра переднего дна глаз и позволяет выявить нарушения в роговице или сетчатке.