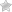Содержание
Катаракта глаза – заболевание, при котором развивается полное или частичное помутнение вещества хрусталика и его капсулы. Для катаракты характерно значительное снижение остроты зрения или даже полная его потеря.

Специфика
Мировая статистика показывает, что свыше 17 млн. людей в мире страдают от разных форм и степеней катаракты. Большую часть из них составляют пациенты старше 60 лет, а в 75 катаракта поражает глаза 26% мужчин и 46% женщин. Среди пациентов в возрасте за 80 лет процент больных катарактой составляет все 90%.
Медицина разделяет врожденный, травматический, осложненный и лучевой виды патологии хрусталика. С возрастом риск развития катаракты сильно возрастает, но болезнь зачастую можно отсрочить.
Причины и факторы риска
Существуют разные причины, которые могут вызывать катаракту:
- патологии щитовидной железы;
- сахарный диабет;
- вредные привычки;
- легкие и сложные травмы зрительной системы;
- прием кортикостероидов (стероидные противовоспалительные);
- длительное воздействие солнечного света на глазные яблоки;
- возрастные изменения (снижение сопротивляемости токсинам, недостаток антиоксидантов);
- отслойка сетчатки;
- офтальмологические патологии (иридоциклит, глаукома, хориоретинит, синдром Фукса и другие болезни, которые нарушают обмен веществ в хрусталике);
- тяжелые инфекционные поражения (тиф, малярия, оспа);
- разные формы анемии;
- отравление (воздействие таллия, нафталина и других токсинов);
- дерматологические заболевания (экзема, склеродермия, пойкилодермия Якоби, нейродермит);
- термические и химические ожоги глазных яблок;
- высокая степень близорукости (миопии);
- синдром Дауна;
- генетическая предрасположенность и наследственность;
- облучение глаз в горячих цехах.
Врожденная катаракта нередко возникает после того, как беременная женщина переносит краснуху, грипп, токсоплазмоз и другие тяжелые инфекции. Причиной помутнения хрусталика также может быть плохая экологическая ситуация.

Симптоматика помутнения хрусталика
Симптомы катаракты зависят от степени помутнения и вида патологии, но существуют некоторые общие признаки:
- Двоение. Подобное отклонение является ранним признаком патологии хрусталика, с ее развитием оно исчезает. Примечательно, что двоение возникает даже при закрывании одного глаза.
- Нечетность изображения. При катаракте расплывчатость картинки не удается скорректировать даже при помощи контактных линз. Пациенты жалуются на искажение ближних и дальних объектов, зрение кажется затуманенным, возникает характерная пелена.
- Вспышки и блики. Данный симптом проявляется преимущественно в темное время суток.
- Светочувствительность. Этот признак тоже обостряется ночью. У пациента сильно ухудшается ночное зрение, источники света раздражают глаза и кажутся слишком яркими.
- Ореолы вокруг источников света. При помутнении хрусталика не рекомендуется управлять транспортными средствами, поскольку фары встречных машин будут ослеплять больного.
- Нарушение восприятия цветов. Катаракта провоцирует побледнение цветов, в особенности фиолетовых и голубых оттенков.
- Временное улучшение зрения. Нередко при развитии катаракты пациент может отказаться от очков из-за кратковременного повышения остроты зрения. Со временем характеристики зрения будут вновь ухудшаться.
- Необходимость часто менять очки. Когда зрение ухудшается так стремительно, что пациенту требуется замена оптической системы, следует задуматься о возможности развития катаракты. Эта патология способна прогрессировать.
Прямым признаком катаракты становится возникновение полос, шариков и мелькающий пятен в поле зрения. Поэтому раньше болезнь называли водопадом (с греческого «καταρράκτης»). Помутнение хрусталика и его капсулы мешает человеку читать и писать, а также работать с мелкими деталями и витиеватым шрифтом. По мере развития болезни цвет зрачков становится белесым.
Классификация катаракты
Нужно помнить, что риск развития патологии повышается при достижении человеком 60 лет. Поэтому в этот период нужно больше внимания уделять зрительной системе и регулярно осуществлять профилактические осмотры.
Во время осмотра офтальмолог может заметить незначительное помутнение разных частей глаза (периферические доли хрусталика, области напротив зрачка). Помутнения в начале развития катаракты сероватые, по мере созревания приобретают белый оттенок.
В зависимости от вида катаракты, можно заметить характерные признаки:
- Передняя катаракта. Имеет четкие границы, проявляется белым пятном.
- Передняя пирамидальная. Имеет симптомы передней, но выдвинута вперед и слегка заострена.
- Задняя полярная. Помутнение располагается у заднего полюса хрусталика, представляется круглым белым шаром.
- Центральная. Искажение хрусталика имеет шарообразный вид, оно располагает по центру элемента. Обычно помутнение достигает в диаметре 2 мм.
- Веретенообразная. Данную форму катаракты можно определить по форме помутнения. Оно выглядит, как тонкое веретено, расположенное по всей длине элемента.
- Зонулярная врожденная. Такая катаракта похожа на мутное ядро с прозрачной прослойкой.
- Плотная мягкая. Признаком этой формы будет помутнение всей толщи хрусталика, характерное разжижение масс с образованием плотной сумки.
- Диабетическая катаракта. Провоцирует появление белых искажений, которые напоминают хлопья. Они могут располагаться по всей поверхности хрусталика. Нередко эта форма катаракты сочетается с деформацией радужки.
- Тетаническая. Имеет те же особенности, что и диабетическая, но отличается по причине возникновения. Тетаническая катаракта является признаком гипофункции паращитовидной железы.
- Токсическая. Зачастую выглядит, как помутнения под капсулой хрусталика, которые распространяются на корковые слои.
- Старческая катаракта. Отличается разными признаками. Клиническая картина будет зависеть от степени развития болезни (начальная, набухающая, зрелая, перезрелая).
Стадии развития катаракты
На начальной стадии катаракты помутнения возникают вне оптической зоны глаза. Дальнейшее распространение патологии будет проходить по периферии хрусталика.
Для незрелой катаракты характерно центральное помутнение оптической зоны. Данная степень заболевания значительно нарушает зрительную функцию. При переходе к незрелой степени помутнение распространяется от периферии к центру хрусталика.
Зрелая катаракта отличается полным закрытием хрусталика. В таком состоянии пациент может видеть только освещение. Перезрелая степень болезни характеризуется молочно-белым окрасом хрусталика и разжижением его содержимого.
Развитие катаракты подчиняется пяти конкретным стадиям:
- Передняя и задняя капсулярные.
- Околоядерная слоистая.
- Ядерная.
- Корковая.
- Полная.
Исследования показывают, что у 20% пациентов катаракта развивается до критической стадии в течение 4-6 лет. В 15% случаев можно наблюдать медленное созревание (10-15 лет). В большинстве же случаев – 70% – помутнение приобретает опасные характеристики за 6-10 лет.
Диагностика катаракты
Обследование пациента с помутнением хрусталика является нелегкой задачей. При сильном помутнении часто не удается оценить состояние стекловидного тела и сетчатки при помощи стандартных тестов. Поэтому офтальмологи проводят дополнительные исследования на специализированных аппаратах.
Способы диагностики и изучения катаракты:
- визометрия (метод определения остроты зрения);
- офтальмоскопия (исследование глазного дна);
- периметрия (тест полей зрения);
- тонометрия (проверка внутриглазного давления);
- биомикроскопия (осмотр переднего отрезка глазного яблока);
- тесты на энтоптические феномены.
Дополнительные методы диагностики катаракты:
- рефрактометрия (определение рефракции глаз);
- офтальмометрия (измерение кривизны роговицы);
- проверка передне-задних осей глазных яблок (ультразвуковое сканирование в А-режиме);
- электрофизиологические тесты (проверка электрической чувствительности, изучение лабильности зрительного нерва, определение частоты слияния мельканий).
Дополнительные методы, назначаемые по показаниям:
- ультразвуковое сканирование в В-режиме;
- денситометрия (анализ плотности костной ткани);
- ультразвуковая и эндотелиальная биомикроскопии;
- лабораторные тесты.
При проведении офтальмологического обследования нужно уделить внимание биомикроскопии. Исследование позволяет изучить состояние глаза при помощи щелевой лампы (специальный микроскоп, который дает возможность изучить оптический срез хрусталика). Биомикроскопия позволяет детально и при сильном увеличении изучить структуру элементов глаза, выявить локализацию помутнения хрусталика, оценить степень смещения элемента.
Большое значение в диагностике катаракты имеют энтоптические тесты. Они помогают оценить функциональность нейрорецепторного аппарата сетчатки при сильной катаракте без изучения глазного дна.
В процессе изучения конкретного случая катаракты врач будет рассчитывать силу интраокулярной линзы (искусственный хрусталик), имплантация которой помогает вылечить патологию. Офтальмологи имеют специальные формулы для расчета силы линзы. Исходными считаются показатели офтальмометрии, а именно преломляющая сила роговицы и переднее-задние оси.
Дополнительные методы диагностики предназначены для выбора техники операции и подбора линзы. УЗИ в В-режиме назначают при сильном помутнении, чтобы определить расположение, характер и степень распространения структурных изменений в полости глазного яблока.
Лабораторные тесты, как правило, назначают перед госпитализацией пациента. Обычно требуется сдать кровь на общий и биохимический анализы, а также мочу. Пациента проверяют на ВИЧ, гепатит и сифилис. Также требуется рентгенограмма грудной клетки и пазух носа.
Перед операцией следует получить разрешение терапевта, стоматолога и отоларинголога. Заключения других специалистов берут по показаниям. Таким образом офтальмолог выявляет все противопоказания к операции и рассчитывает вероятность послеоперационных осложнений.
Первая помощь при катаракте
При возникновении любых симптомов катаракты следует обратиться к офтальмологу и пройти полноценное обследование. Даже если катаракта еще не спровоцировала нарушение зрения, не стоит откладывать с лечением. Нужно помнить, что помутнение хрусталика будет постоянно прогрессировать и вызывать новые симптомы. Чем больше помутнеет хрусталик, тем хуже сможет видеть пациент.
Катаракта очень сильно влияет на качество жизни человека. Без лечения патология может привести к полной слепоте. Длительное игнорирование болезни закончится только повышением внутричерепного давления и глаукомой (высокое внутриглазное давление). Итогом будет отмирание глазного нерва и нарушение связи между глазами и мозгом.
У 12% пациентов катаракта очень быстро прогрессирует. В этом случае для полного помутнения хрусталика требуется всего 6 лет. Больше времени, а именно 15 лет, есть у 15% пациентов. Основной же доле больных требуется эффективное лечение в течение 6-10 лет.
Поэтому первым, что нужно сделать при обнаружении симптомов катаракты – обратиться за специализированной помощью. Своевременная диагностика патологии позволит избежать осложнений и предотвратить сильное ухудшение зрения.
Как лечат катаракту у взрослых и детей
Принципы консервативной терапии
Возможна консервативная и хирургическая коррекция патологии. Медикаменты показаны в том случае, когда болезнь не успела развиться.
Консервативная терапия показана только на начальном этапе созревания катаракты. Но даже в этом случае медикаменты не смогут рассосать имеющиеся очаги помутнения (незначительные улучшения отмечаются только при использовании Квинакса). Основная задача капель от катаракты заключается в замедлении ее прогрессирования.
Поскольку нередко причины возникновения помутнений неясны, консервативное лечение не является достаточно эффективным. Чаще всего офтальмологи назначают заместительную терапию: капли с веществами, которых, по подозрениям, не хватает глазам для нормального функционирования.
Зачастую капли от катаракты имеют в составе витамины В, С и РР, антиоксиданты, йодистый калий, аминокислоты и другие вещества. На начальной стадии помутнения капли назначают длительным курсом (2-5 закапываний в день).
Капли от катаракты
Квинакс
Способствует разрушению белков, которые формируются в хрусталике при катаракте. Активные вещества Квинакса не абсорбируются, но обеспечивают эффективную терапию помутнения. Бесспорным преимуществом препарата являются минимум побочных эффектов и отсутствие взаимодействия с другими лекарствами. Капли разрешены беременным и детям.
Квинакс активизирует ферменты внутриглазной жидкости в передней камере глаза, тем самым поддерживая нормальную гидродинамику органов зрения и обеспечивая расщепление белков. Препарат прописывают при старческом, врожденном, травматическом и вторичном видах катаракты.
Нельзя закапывать капли на контактные линзы. Может вызывать временные изменения зрения. Если подобное явление возникает, следует воздержаться от деятельности, которая подразумевает напряжение зрительной системы.
Офтан катахром
Средство эффективно при лечении катаракты, содержит никотинамид, аденозин и цитохром С. Активные вещества способствуют нормализации метаболизма в хрусталике, ускорению восстановления и процессов окисления. Офтан катахром является антиоксидантом, который не всасывается в кровоток.
Препарат разрешен для использования при беременности. Среди самых частых побочных эффектов можно выделить аллергию, ощущение жжения и пощипывания в глазах. Крайне редко при использовании капель повышается артериальное давление, возникают тошнота, отдышка и головокружение.
Средство не назначают детям и людям с повышенной чувствительностью к компонентам. При возникновении раздражения следует отказаться от вождения и управления потенциально опасной техникой.
Финские капли Офтан Катахром имеют клинически доказанный эффект в отношении замедления развития караракты и более 10 лет с успехом продаются в России. Данный препарат содержит в себе витамин, антиоксидант и источник энергии. Режим приема: в конъюнктивальный мешок закапывается по 1-2 капли три раза в сутки. Вскрытый флакон хранится в холодильнике. Лекарство легко сочетается с другими медикаментами, назначенными офтальмологом при многих заболеваниях глаз, которые могут сочетаться с катарактой. В основном капли хорошо переносятся.
Тауфон
Эти лекарственные капли предназначены для лечения и профилактики патологий хрусталика. Тауфон способствует регенерации тканей глаза путем нормализации метаболизма и улучшения процессов обмена. При старческой, травматической и лучевой катаракте Тауфон назначают на 3 месяца и более.
Самый частый побочный эффект – аллергическая реакция. Препарат не рекомендован детям и пациентам с чувствительностью к таурину.
Визомитин
Как правило, Визомитин (капли Скулачева) назначают для борьбы с синдромом сухого глаза в период реабилитации. Препарат стимулирует секрецию слез и улучшает состав слезной пленки глазного яблока.
Продолжительность курса будет зависеть от степени помутнения и сопутствующих симптомов. Визомитин можно комбинировать с другими офтальмологическими каплями от катаракты. Какие-либо побочные эффекты, кроме аллергии, отмечаются крайне редко. Визомитин не назначают беременным и кормящим пациенткам, а также детям до 18 лет.
Хирургическое лечение катаракты
Лечение катаракты осуществляют преимущественно хирургическим путем. Современные технологии дают возможность проводить такие операции, которые не требуют помещения пациента в стационар. В настоящее время коррекция катаракты осуществляется в амбулаторных условиях и занимает мало времени.
Показания к операции:
- быстрое прогрессирование;
- наличие перезрелой или набухающей катаракты;
- вывих хрусталика;
- присоединение вторичной глаукомы;
- сопутствующие патологии, которые требуют изучения глазного дна;
- существенное ухудшение зрения, которое мешает в быту;
- нарушение бинокулярного зрения.
Хирургические методы устранения болезни хрусталика разнообразны. Ранее широко применяли метод интракапсулярной экстракции, но он него отказались из-за большого количества осложнений и травм. Процедура заключается в удаления хрусталика и капсулы через большой надрез при помощи криоэкстрактора.
Современная медицина предлагает пациентам экстракапсулярную экстракцию катаракты, которая подразумевает удаление помутневших масс и замену хрусталика на интраокулярную линзу. Процедура дает возможность сохранить капсулу элемента.
Экстракапсулярная экстракция преимущественна тем, что сохранение капсулы хрусталика позволяет обеспечить барьер между стекловидным телом и передним отрезком глазного яблока. Недостатком операции выступает травматичность, ведь для ее выполнения требуется большой разрез и наложение швов.
Этапы экстракапсулярной экстракции:
- Подготовка (закапывание капель для расширения зрачка, обезболивание).
- Разрезание роговицы.
- Вскрытие и удаление передней капсулы хрусталика.
- Удаление ядра элемента.
- Очищение капсульного мешка.
- Установки линзы в капсульный мешок.
- Герметизация надреза.
Все чащи офтальмологи предлагают пациентам новый инновационный метод – ультразвуковое удаление помутневших масс с замещением поврежденного хрусталика на линзу. Этот метод называют факоэмульсификацией. Процедура занимает примерно 10 минут, не требует общего наркоза и подразумевает только местное обезболивание. На период реабилитации пациенту назначают специальные капли и консультации офтальмолога.
Для проведения факоэмульсификации требуется минимальный разрез в 3 мм. Через него в переднюю камеру вводится наконечник факоэмульсификатора, который ультразвуком дробит хрусталик в эмульсию. Потом через трубки эти массы удаляют из глаза.
Недостатком процедуры выступает влияние ультразвука на структуры глаза, в особенности на эпителий роговицы. Чем мощнее будет волна, тем больше вреда операция наносит глазу.
Для лечения катаракты все чаще применяют лазеры. Лазерная факоэмульсификация позволяет безопасно раздробить ядро хрусталика без повреждения соседних структур. Противопоказанием выступает только катаракта с плотным бурым ядром.
Период реабилитации
После операции на глазах запрещается спать на животе, наклонять голову, поднимать тяжелые предметы и управлять транспортными средствами. Пациент не должен трогать глаза, следует избегать попадания в них воды и мыльного раствора. Во время прогулок стоит носить солнцезащитные очки.
В послеоперационный период назначают такие капли:
- Антибактериальные (Офтаквикс, Флоксал, Тобрекс).
- Противовоспалительные (Диклоф, Индоколлир).
- Замените слез против сухости (Оксиал, Систейн).
- Гормональные (Офтан-дексаметазон, Максидекс).
Избежать послеоперационных осложнений можно путем соблюдения рекомендаций врача. Обычно офтальмологи запрещают в период реабилитации поднимать тяжелые предметы и находиться в запыленных условиях. Также стоит избегать переохлаждения и прогулок на ветру.
Ранние осложнения после операции:
- воспаление;
- кровоизлияние в переднюю камеру;
- повышение ВГД;
- смещение линзы;
- отслойка сетчатки.
Поздние осложнения: